结直肠癌是常见的恶性肿瘤之一,2016年美国发病率和死亡率分别居癌症谱的第4位和第2位,估算新发和死亡病例数分别为13.4万和4.9万。2015年我国结直肠癌估算新发和死亡病例数分别为37.6万和19.1万。虽然我国结直肠癌发病率和死亡率均居第5位,但死亡与新发病例比值(50.8%)明显高于美国(36.6%),这表明我国结直肠癌的诊治规范化程度及综合水平仍落后于美国。
因此,提高我国结直肠癌诊治规范化程度及临床实践能力刻不容缓。
癌症分期系统是肿瘤规范化诊断和治疗体系的基石,"在与癌症进行抗争的过程中发挥着关键作用,其中最为重要的是它能够为癌症患者及医师评判预后风险和预测疗效提供参照,并借此寻求最佳治疗方案"。
2016年10月6日,AJCC第8版癌症分期系统在美国芝加哥发布,并确定2018年1月1日在全球启动执行,美国外科学院(AmericanCollege of Surgeons,ACS)下设的癌症委员会要求使用AJCC第8版癌症分期系统作为癌症报告的"主要语言"。引入新的分子标志物是第8版癌症分期系统中的一个重大进展,将在癌症患者"个体化"临床实践中发挥更有价值的作用。
AJCC第8版结直肠癌分期系统更新总结
AJCC第8版结直肠癌分期系统针对"解剖学"中的区域淋巴结(N)和远处转移(M)中的部分细节进行了修订及新增定义,但最重要的更新还是建立基于分子检测结果的"非解剖学"的预后风险和疗效预测评价体系(表1)。
▲表1 AJCC第8版结直肠癌分期系统的主要更新内容
基于诸多循证医学证据,AJCC第8版结直肠癌分期系统继续推荐将血管淋巴管浸润、肿瘤沉积作为预后登记信息;同时,将微卫星不稳定状态、BRAF基因状态作为预后因素,并将BRAF、KRAS和NRAS基因突变状态作为疗效预测因素(表1)。
AJCC第8版结直肠癌分期系统更新解读
N分期等定义的解释
第8版对于T分期并无更新。在N分期中对"肿瘤沉积"及N1c期的定义进一步解释为存在于原发肿瘤淋巴引流区域内的孤立肿瘤结节,且其内没有可辨认的淋巴结、血管、神经结构。多数肿瘤沉积结节源于血管淋巴管浸润。肿瘤沉积的存在意味着患者需要接受术后辅助化疗。
此外,即便没有淋巴结转移,肿瘤沉积也是一个较差的预后风险指标。肿瘤沉积的存在不会改变原发肿瘤的T分期,但如果不伴有区域淋巴结转移,肿瘤沉积就会改变N分期(从N0期到N1c期);如果合并有区域淋巴结转移,肿瘤沉积结节的数目则无需计算到阳性淋巴结数目中。
第8版分期重申了血管淋巴管浸润的定义:在任何肿瘤病灶中发现血管壁或其残留物,均可以认定存在血管淋巴管浸润,并成为美国病理学会病理报告中指定的常规项目。
血管淋巴管浸润可以细化为小脉管浸润(淋巴管或小静脉浸润,定义为"L阳性")和静脉浸润(肿瘤侵及内皮细胞包绕的结构,其内有红细胞,其外被覆平滑肌结构,定义为"V阳性")。同时,发现肿瘤侵及神经组织则定义为"神经周围浸润" 。血管淋巴管浸润和神经周围浸润都是重要的预后因素。
M分期的更新
2010年AJCC第7版结直肠癌分期系统首次将M1期划分为M1a期(转移灶局限在一个器官或部位)和M1b期(转移灶超出一个器官或部位,或转移到腹膜)。
本次更新进一步细化M分期(定义)
M1c期:新增定义“结直肠癌的腹膜转移(无论是否合并其他器官部位的转移)”;
M1b期:变更为"转移灶超出一个器官或部位,但没有腹膜转移";
M1a期:进一步解释为"转移灶局限在一个器官或部位(如肝脏、肺脏、卵巢、区域外淋巴结等)",即便是肺脏、卵巢这样分为左右两侧的器官内存在多发转移,也被定义为M1a期。
第8版更新之所以增加M1c期的定义,原因在于腹膜转移虽然仅见于1%~4%的结直肠癌患者,但其预后远远差于有实质器官转移M1a期和M1b期的患者。对于此类患者,应该优先考虑改善生活质量和缓解症状的治疗策略。
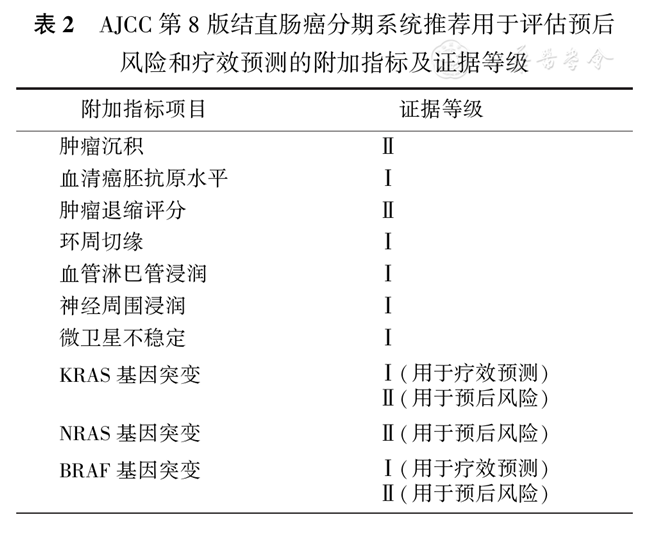
推荐用于评估预后风险和疗效预测的附加指标
自AJCC第6版分期系统颁布以来,AJCC分期系统以细化"解剖学"分期为主线,已经成为结直肠癌患者"群体化"诊治的基石。然而,以此对Ⅱ期和Ⅳ期结直肠癌患者进行的临床治疗,似乎并未取得理想中的获益。
2010年第7版分期系统首次增加"非解剖学"的预后风险和疗效预测指标,包括环周切缘、肿瘤退变分级、KRAS基因状态、微卫星不稳定状态等信息。
第8版分期系统在此基础上进一步完善,推荐肿瘤沉积、血清癌胚抗原水平、肿瘤退缩评分、环周切缘、血管淋巴管浸润、神经周围浸润、微卫星不稳定状态、KRAS及NRAS基因状态、BRAF基因状态作为预后风险和疗效预测指标,并确定其循证医学证据等级(表2)。
▲表2 AJCC第8版结直肠癌分期系统推荐用于评估预后风险和疗效预测的附加指标及证据等级
结直肠癌患者风险评估的模型
利用已经获得循证医学证据支持的预后指标构建预后风险模型,也是AJCC第8版结直肠癌分期系统的重要更新。可以预见的是,预后风险模型将会成为临床实践和临床研究的常规项目,并将在21世纪的临床医学中发挥重要作用。
首先,临床医师可以通过该模型判断患者的预后,并评估肿瘤的生物学行为;其次,通过该模型可以为患者提供最优的"个体化"治疗方案;最后,因为绝大多数肿瘤都具有异质性,故该模型在临床试验设计、实施及数据分析方面也会发挥重要作用。
2011—2015年AJCC"精准医学核心组"对现有的结肠癌、直肠癌预后评估工具进行了全面地梳理和遴选,最终在29个工具中只有3项完全符合AJCC质量控制标准并获得推荐:
①网络计算工具:基于结肠癌辅助治疗终点的Ⅲ期结肠癌复发及总生存;
②结肠癌根治性手术后的生存预测模型:基于个体化的结直肠癌分期;
③列线图预测工具:基于欧洲随机临床研究的局部进展期直肠癌的局部复发、远处转移和总生存。
来源:姚宏伟, 吴鸿伟, 刘荫华.从传统“群体化”诊治到精准“个体化”医疗:ajcc第八版结直肠癌分期系统更新解读[J].中华外科杂志,2017,55(1):24-27.