|
主要发现:
产前抑郁病史是产后抑郁的高危因素,有病史者的风险可达到无病史者的20倍以上。
妊娠期糖尿病同样是较为一致的PDD高危因素。
另外,有无抑郁病史者PPD的高危因素有所不同,提示两类人群的发病机制可能存在差异。 |
产后抑郁(PDD)是生育期最为常见的非产科并发症,对产妇及其家庭构成了沉重的负担甚至威胁。了解其高危因素对于PDD早期识别及预防具有重要意义。然而,现有讨论PPD高危因素的研究往往存在方法学局限:
1. 使用的是基于医疗机构的样本,缺乏人群代表性;
2. 纳入的是存在PDD症状而非诊断的受试者,而前者可能与妊娠期或产后的其他不适相重叠;
3. 证据显示,既往曾罹患抑郁是产后抑郁的一个重要高危因素,但这一因素与其他高危因素之间存在何种相互作用,针对性的探讨仍很少;
……
为克服上述局限性,纽约西奈山伊坎医学院Michael E. Silverman等开展了一项基于人群的大规模研究。简言之,研究者调用了瑞典1997-2008年间超过70万例分娩数据(迄今为止规模最大),使用国家健康登记处资料确定了所有记录在案的PDD病例及其临床史,计算了具备高危因素者在产后第一年内发生临床抑郁的风险比(RR),并探讨了抑郁病史对PDD及其他高危因素的影响。具体研究设计及统计学方法可参考原文。
研究中,PDD的定义为分娩后12个月内的抑郁诊断,抑郁病史的定义为分娩前任何时间经由ICD诊断的临床抑郁。研究于1月18日在线发表于美国焦虑抑郁协会(ADAA)官方期刊《抑郁和焦虑》(影响因子 5.004)。
主要结果
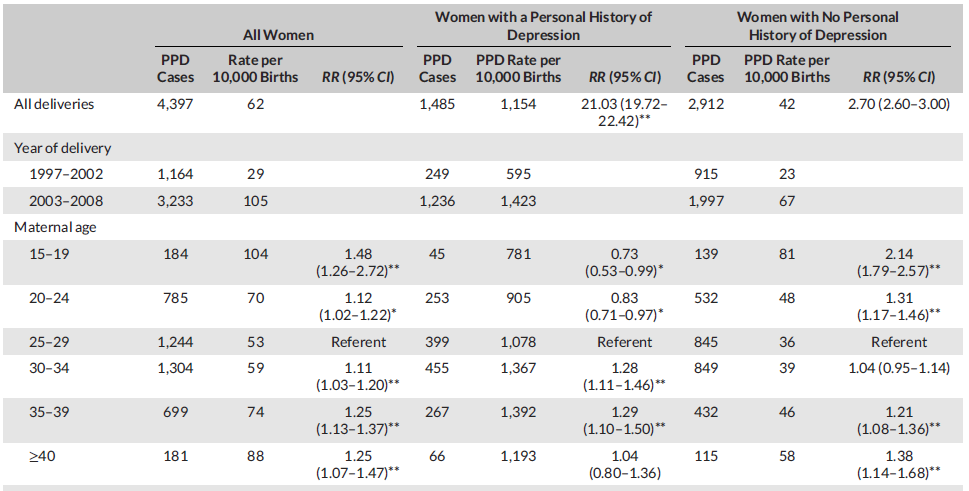
图1 产妇年龄对PDD风险的影响,点击查看大图(Silverman ME, et al. 2017)
* p<0.05 ** p<0.01
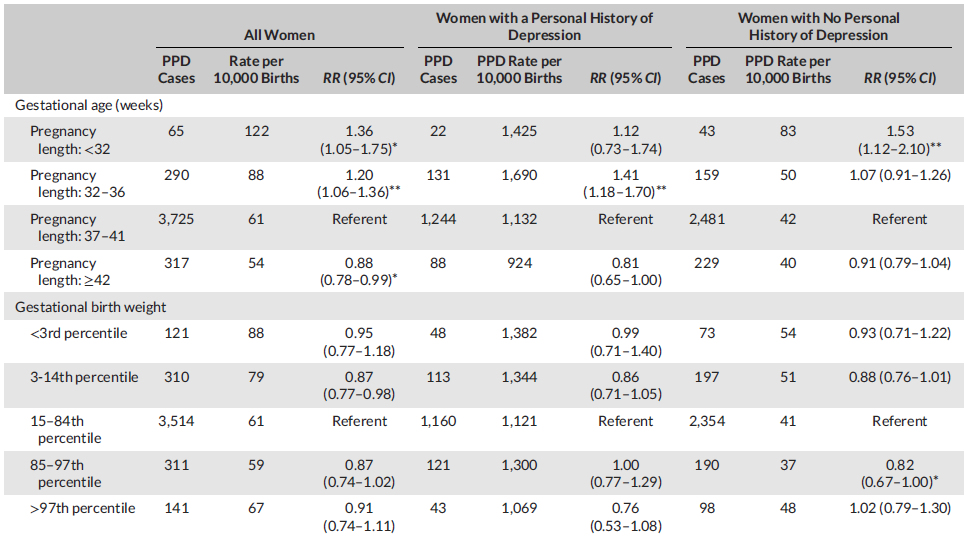
图2 孕龄及婴儿出生体重对PDD风险的影响,点击查看大图(Silverman ME, et al. 2017)
* p<0.05 ** p<0.01
首先,抑郁病史为PDD确凿的高危因素:既往曾罹患抑郁者发生PPD的风险为未罹患抑郁者的21倍(RR 21.03, 95%CI 19.72–22.42)。不同人群方面:
整个女性样本
▲ 产妇年龄高于或低于参考范围(25-29岁)均可升高PDD风险;其中,15-19岁分娩发生PDD的RR值最高(1.48,详见图1)。
▲ 其他具有统计学意义的高危因素包括妊娠期糖尿病、阴道器械辅助分娩(相对于经阴顺产)、早产(<36周)。
有抑郁病史的产妇
▲ 30-39岁分娩罹患PPD的风险较高。
▲ 其他具有统计学意义的高危因素包括孕前糖尿病、妊娠期糖尿病及轻度早产(32-36周)。
无抑郁病史的产妇
▲ 产妇年龄高于或低于参考范围(25-29岁)均可升高PDD风险;其中,15-19岁分娩发生PDD的RR值最高(2.14)。
▲ 其他具有统计学意义的高危因素包括阴道器械辅助分娩及剖宫产(均相比于经阴顺产)、妊娠期糖尿病、中度早产(<32周)、括约肌破裂。
另外,与配偶同居、高血压性疾病、产程、先天畸形等因素并不影响PDD风险。产后第一个月为PDD最高发的时段,此后风险即显著降低(RR=0.27)。
讨论
首先,本项研究确认了一个事实:抑郁病史为PDD的经典高危因素,有无此因素风险可相差20倍之多;另外,妊娠期糖尿病是PDD较为一致的高危因素。更关键的是,研究还显示对于存在及不存在抑郁病史的产妇,PDD的高危因素有所不同,提示两类PDD患者的病因可能存在差异,而抑郁病史也可能对其他危险因素具有影响。
无论如何,本项基于人群的研究基于迄今为止最大的样本,进一步澄清了产后抑郁的高危因素,对于高危人群的识别及干预具有指导意义。
文献索引:Silverman ME, et al. The risk factors for postpartum depression: A population-based study. Depress Anxiety. 2017 Jan 18. doi: 10.1002/da.22597. [Epub ahead of print]