铂类药物虽然好用,不良反应也很多。我们一起来看各种不良反应的应对措施。
血液学毒性
作为非周期特异性细胞毒药物,铂类衍生物在杀灭肿瘤细胞的同时,对人体正常的造血细胞亦有不同程度的损害,血液学毒性是铂类衍生物最常见的不良反应之一。
铂类药物引起骨髓抑制的临床特征
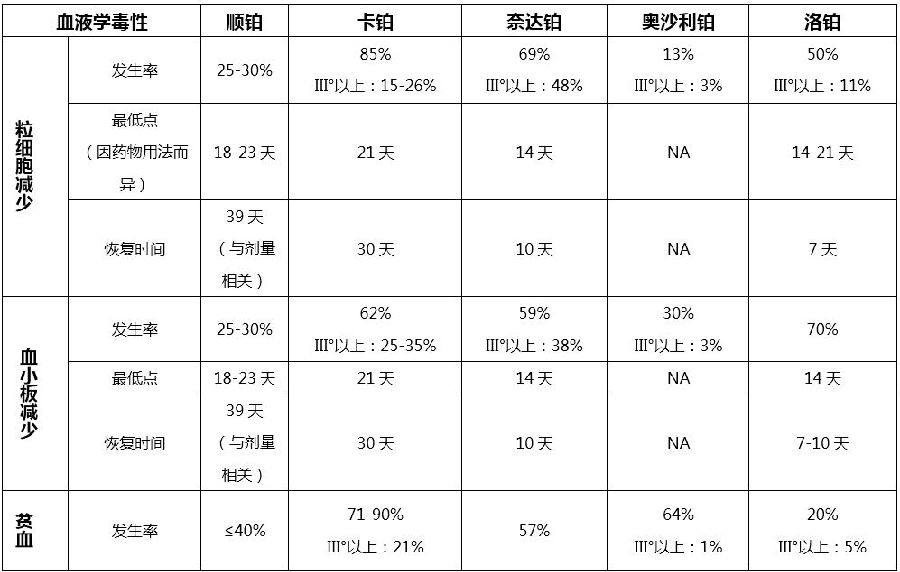
铂类药物引起粒细胞减少、血小板减少、贫血等症状的处理原则与其它细胞毒类药物类似。需根据患者骨髓抑制程度、疾病类型、化疗方案、患者是否具有高危因素以及治疗的目的等因素进行综合判断。
粒细胞减少
对于有指征的患者可考虑使用粒细胞集落刺激因子(G-CSF)或粒细胞-巨噬细胞集落刺激因子(GM-CSF)预防或治疗化疗引起的粒细胞减少,必要时可考虑下一疗程调整铂类药物的给药剂量。
血小板减少
对于高出血风险的血小板减少患者,应根据其血小板计数及出血情况,考虑在未出血前预防性输注血小板;一些药物如重组人白介素-11、重组人促血小板生长因子,对于血小板的恢复有一定的帮助;必要时可考虑下一疗程调整铂类药物的给药剂量。
贫血
一般来说,轻度贫血、中度不伴随严重症状的贫血可选用促红细胞生成素(EPO),EPO治疗无效的慢性症状性贫血以及没有时间和机会接受EPO治疗的严重贫血可考虑输血治疗。
消化道反应
恶心、呕吐
化疗相关性恶心呕吐(CINV)是铂类药物最常见的不良反应之一,根据药物引起CINV的发生率,铂类药物属于中-高致吐级别细胞毒药物。
铂类药物催吐性分级
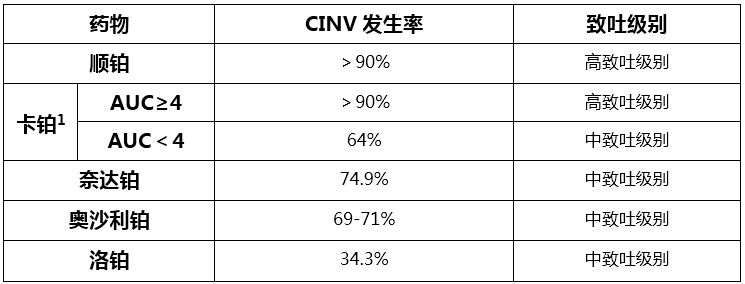
与大部分的细胞毒药物相似,铂类药物引起的CINV按发生时间分为急性(给药24h内)、延迟性(给药24h后)、预期性、爆发性、难治性5类。
应用NK-1受体拮抗剂(如阿瑞匹坦)、5-HT3受体拮抗剂(司琼类药物)、肾上腺皮质激素(如地塞米松)、多巴胺受体抑制剂(如甲氧氯普胺)、精神类药物(如氟哌啶醇、奥氮平等)以及抗组胺药(如苯海拉明、异丙嗪)等药物,可以对铂类药物引起的CINV起到预防与治疗作用。
腹泻
铂类药物可引起腹泻。其中奥沙利铂(发生率为41%,III°及以上为5%)引起化疗相关性腹泻的发生率较高,卡铂(6%)、奈达铂(5%)、洛铂(3.5%)、顺铂(<1%)的发生率较低。
发生腹泻一般常规给予洛哌丁胺(易蒙停)治疗,首剂4mg,以后每2小时2mg,末次腹泻后再服6次,但用药时间不超过48小时;严重腹泻时若易蒙停治疗失败,推荐使用奥曲肽100-150μg,皮下注射,Q8h;同时需注意水电解质平衡,伴发热或严重中性粒细胞减少时,考虑使用抗菌素。
肝毒性
铂类药物引起的肝脏毒性主要表现为肝酶(ALT/AST/ALP)或胆红素(TB)的升高,多表现为一过性、可逆性的改变,其中卡铂、奥沙利铂的肝功异常发生率较高,分别为24%与46%。
奥沙利铂引起的肝损伤可出现特征性的“蓝肝”,与奥沙利铂损害肝窦内皮细胞引起肝窦阻塞综合征(HSOS)有关,临床上常表现为肝区疼痛、体重增加、腹水、肝肿大和黄疸;病理学特征为肝窦扩张充血、小叶中央静脉纤维性阻塞、窦周纤维化、小叶中央肝细胞坏死等。
怀疑铂类药物引起的肝损伤,出现以下任何一项者需停用可疑药物:
①ALT或AST>8ULN;
②ALT或AST>5ULN,持续2周以上;
③ALT或AST>3ULN,并且TBIL或INR升高至1.5-2倍ULN;
④ALT或AST>3ULN,并有进行性加重的乏力、恶心、呕吐、右上腹疼痛的征象,或发热、皮疹、嗜酸性粒细胞增多。
肝损伤急性期建议使用解毒抗氧化护肝药联合抗炎护肝药物治疗,待血清生化指标稳定或好转,可改用抗炎护肝药物联合多烯磷脂酰胆碱等必需磷酯类药物治疗,一般不主张同时使用三联以上的护肝药物。铂类药物主要经肾脏排泄,目前尚无肝功能异常情况下的铂类用药剂量调整方案,原则上待肝ALT/AST、ALP降至1级,TB恢复正常后可开始下一周期化疗。
肾毒性
肾脏是铂类药物的主要排泄器官,因此肾脏很可能受到铂类药物的损害,临床上主要表现为血肌酐升高、低镁血症、蛋白尿等。顺铂引起的肾毒性发生率为28-36%,卡铂为27%、奈达铂为10-15%,奥沙利铂、洛铂引起的肾毒性少见。
肾毒性是顺铂的剂量限制性毒性,无论急性肾毒性还是慢性肾毒性均与顺铂作用有关。水化可以减少顺铂引起的急性肾功能衰竭。一般来说,顺铂剂量>50mg/m2时即需要水化,否则可能引起不可逆的肾脏损害。
生理盐水、高张生理盐水、水化中加入甘露醇、呋塞米利尿等水化方案均能有效降低顺铂引起的肾毒性,目前对于顺铂水化尚无统一的标准方案,水化的目的是保证患者有足够的尿量(顺铂治疗后至少6小时内尿量在100-200ml/h之间)。
因此总的来说,水化方案需结合患者的具体情况:肾功能、化疗前血容量、患者是否对“盐负荷”存在禁忌(如:失代偿心脏疾患、全身水肿)、患者对口服补液的依从性等进行实施。
神经毒性
铂类药物会引起不同程度的神经损害,主要表现为外周神经毒性、听力下降、中枢神经毒性。其中奥沙利铂、顺铂的神经毒性最为常见,卡铂在常用剂量下神经毒性少见。
不同铂类药物引起的神经毒性的临床特征
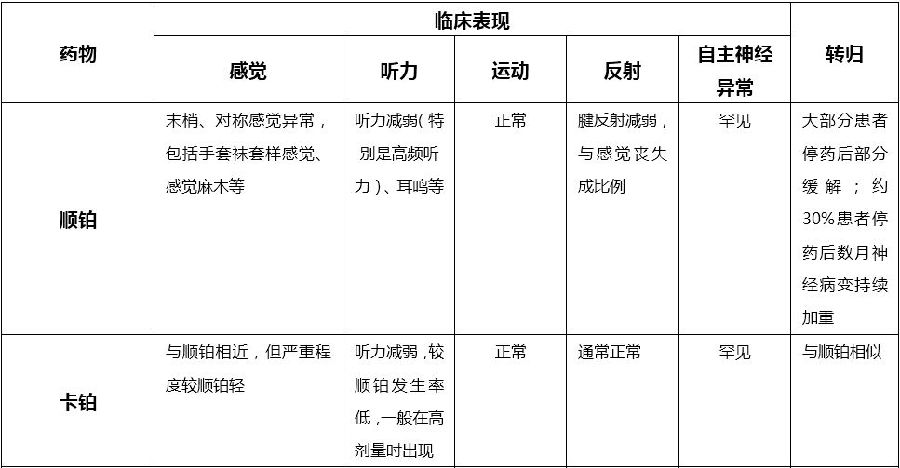
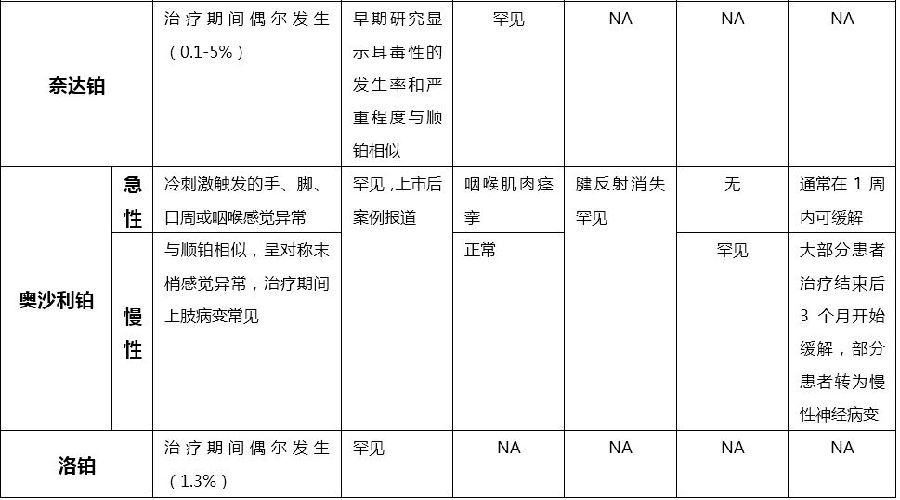
顺铂的神经毒性呈剂量依赖性,症状通常出现在接受累积剂量达500-600mg/m2的患者中。神经病变通常可逆,但往往需要1年甚至更长的时间才能恢复。氨磷汀、维生素E、谷胱甘肽可能对顺铂引起的外周神经毒性起到保护作用,但疗效目前尚不确切。抗抑郁药如度洛西汀可用于治疗顺铂引起的神经性疼痛。
神经毒性也是奥沙利铂的主要剂量限制性毒性:
急性神经毒性:表现为一过性的感觉异常、感觉迟钝、感觉减退,或发生急性咽喉感觉异常综合征,该综合征(发生率为1-2%)主要特征是伴吞咽困难和/或呼吸困难的主观感觉,但无任何呼吸困难的客观征象(无发绀或缺氧症的发生),也不伴有喉痉挛或支气管痉挛(无喘鸣或哮鸣)。
急性神经毒性发生的可能性与严重性与奥沙利铂的给药剂量及输注速度有关;遇冷更容易触发急性神经毒性或使症状加重。85-95%的患者在输注的数小时内会出现,但一般为轻度,在几小时或几天内可缓解。延长输注时间(6h输注)可减少咽喉感觉异常的发生。
慢性神经毒性:与奥沙利铂的累积给药剂量密切相关,当累积剂量为750mg/m2时,15%的患者会出现,当累积剂量达1170mg/m2时,50%的患者会出现,主要表现为初始时肢体感觉麻木和感觉异常持续不退,随后发生震荡感受降低、本体感受迟钝、精细分辨力减退。发生慢性神经毒性的患者大部分可恢复,中位恢复时间为治疗终止后13周。
钙镁合剂、抗癫痫药、谷胱甘肽、α-硫辛酸、维生素E、氨磷汀、神经生长因子等药物对奥沙利铂引起的慢性神经毒性可能有缓解作用,但疗效目前均不确切。临床目前采用间歇使用奥沙利铂的“打打停停”(“Stop and Go”)策略给药,以提高患者发生慢性神经毒性的累积剂量的阈值,对疗效影响较小或不受影响。抗抑郁药如度洛西汀可用于治疗奥沙利铂引起的神经性疼痛。
过敏反应
铂类药物引起的过敏反应属I型过敏反应,由IgE介导,通常在化疗开始数个疗程后出现,主要表现为瘙痒、荨麻疹、面部肿胀、支气管痉挛、低血压等。
不同铂类药物引起的过敏反应的临床特征
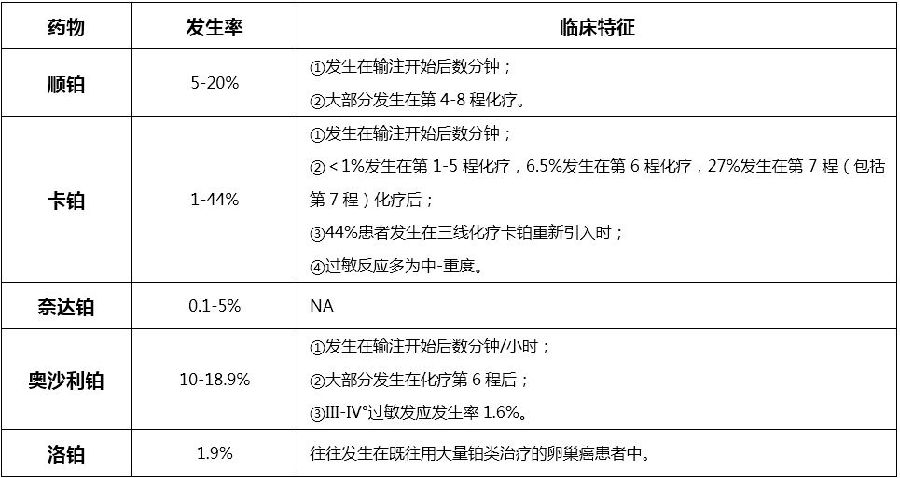
发生I-II级过敏反应的患者,下一程化疗仍可以继续给予铂类药物,可采用以下方法降低过敏反应再次发生的风险:①延长铂类药物的输注时间;②给予地塞米松、苯海拉明、西咪替丁/雷尼替丁等药物进行“预处理”,需要注意的是上述方法并不能完全避免过敏反应的发生,患者在化疗过程中仍需注意严密监护。发生III-IV级过敏反应的患者不应再重新使用铂类药物。
其它
血管刺激性
大部分铂类药物属于血管刺激剂,输注过程中可引起疼痛。铂类药物在输注过程中应注意防止外渗,发生外渗时的处理方法如下:
立即停止输注,不要冲管,避免外渗部位加压;
抬高患肢,保留针头,尽量回抽渗漏在皮下的药液;
局部冷敷,15-20min/次,一日至少4次(奥沙利铂遇冷刺激会诱发神经毒性,应采取局部热敷的方法);
一些解毒剂(如:10%硫代硫酸钠局部注射:通过保留的静脉通道每外渗1ml,注射2ml;若已拔针则采用皮下注射)可以减少顺铂、卡铂外渗造成的损害。
电解质紊乱
电解质紊乱常见于顺铂与卡铂。
低镁血症是顺铂最常见的电解质异常,与剂量有关,也可发生在一次单一治疗后,与顺铂造成肾小管损伤干扰镁的重吸收有关,低镁血症患者可发生手足抽搐,化疗过程中应注意血电解质特别是血镁的监测。
卡铂不会对肾小管造成累积性的损伤,血清电解质可发生20-29%的暂时性降低,特别是钠、钾、镁、钙。
致突变、致畸和致癌作用
铂类衍生物都具有致突变、致畸和致癌作用。以顺铂或卡铂为基础的卵巢癌化疗,中度白血病发生的危险性上升4倍;奥沙利铂给药后数月或数年,可引发白血病、肺纤维化。
之前还整理过:
可直接点击查看。
参考来源:
广东省药学会. 铂类药物临床应用与不良反应管理专家共识. 2018.





