糖尿病合并心血管疾病治疗管理与合理用药
时间:2022-11-18 15:34:00 来源:转化医学网 点击:

世界糖尿病日
每年的11月14日是“联合国糖尿病日”,其前身为“世界糖尿病日”。该活动由世界卫生组织和国际糖尿病联盟于1991年共同发起,其宗旨是引起全球对糖尿病的警觉和醒悟。2022年11月14日是第16个“世界糖尿病日”,今年的宣传主题为:教育保护明天,希望可以加强人们对糖尿病的正确认识,做到早预防、早发现、早治疗,达到防治糖尿病的目的。
糖尿病与心血管疾病
心血管疾病是导致2型糖尿病患者死亡的重要原因。近日,中华内分泌代谢杂志发布了《2型糖尿病合并心血管疾病诊断和治疗的行业标准》,对2型糖尿病合并心血管病患者的管理进行了阐述。该文指出确诊糖尿病的患者,需每年评估心血管疾病的风险因素,包括心血管疾病病史、年龄、吸烟、高血压、血脂紊乱、肥胖(特别是腹型肥胖)、早发心血管疾病的家族史、肾脏损害(尿白蛋白排泄率增高等)以及心房颤动(可导致卒中)等。同时,对心血管疾病危险因素进行控制,包括降压治疗、调脂治疗以及抗血小板治疗。
降压治疗
糖尿病患者首次就诊时及随访过程中应常规在诊室测量血压,糖尿病合并高血压患者,血压目标<130/80 mmHg,视血压水平采取不同降压方案:
1、血压>120/80 mmHg:应立即开始生活方式干预以预防高血压的发生;
2、血压≥140/90 mmHg:可考虑开始降压药物治疗;
3、血压≥160/100 mmHg(或高于目标值20/10 mmHg):应立即开始降压药物治疗,并应用联合治疗方案。
五类常用降压药物分别为血管紧张素II受体阻断药(沙坦类)、β肾上腺素受体阻滞剂(洛尔类)、血管紧张素转换酶抑制剂(普利类)、利尿剂及钙通道阻滞剂(地平类),均可用于糖尿病患者。临床实践发现对于相同的抗高血压药物,不同患者对药物的反应存在个体化差异,而基因多态性是药物反应个体化差异的重要影响因素。因此,高血压基因检测有助于糖尿病合并高血压患者制定合理安全的联合用药方案。
2、血压≥140/90 mmHg:可考虑开始降压药物治疗;
3、血压≥160/100 mmHg(或高于目标值20/10 mmHg):应立即开始降压药物治疗,并应用联合治疗方案。
五类常用降压药物分别为血管紧张素II受体阻断药(沙坦类)、β肾上腺素受体阻滞剂(洛尔类)、血管紧张素转换酶抑制剂(普利类)、利尿剂及钙通道阻滞剂(地平类),均可用于糖尿病患者。临床实践发现对于相同的抗高血压药物,不同患者对药物的反应存在个体化差异,而基因多态性是药物反应个体化差异的重要影响因素。因此,高血压基因检测有助于糖尿病合并高血压患者制定合理安全的联合用药方案。

调脂治疗:
糖尿病患者每年至少应检查1次血脂(包括总胆固醇、甘油三酯、LDL-C、HDL-C)。接受调脂药物治疗4-6周后复查,了解患者对降脂药的疗效和不良反应。以降低LDL-C作为治疗目标,依据患者ASCVD风险等级,将LDL-C降至目标值:
1、糖尿病患者合并ASCVD超高危患者的首要干预靶点LDL-C目标值为<1.4 mmol/L;
2、糖尿病患者合并ASCVD极高危患者的LDL-C目标值为<1.8 mmol/L;
3、糖尿病患者合并ASCVD高危患者的LDL-C目标值为<2.6 mmol/L。
1、糖尿病患者合并ASCVD超高危患者的首要干预靶点LDL-C目标值为<1.4 mmol/L;
2、糖尿病患者合并ASCVD极高危患者的LDL-C目标值为<1.8 mmol/L;
3、糖尿病患者合并ASCVD高危患者的LDL-C目标值为<2.6 mmol/L。
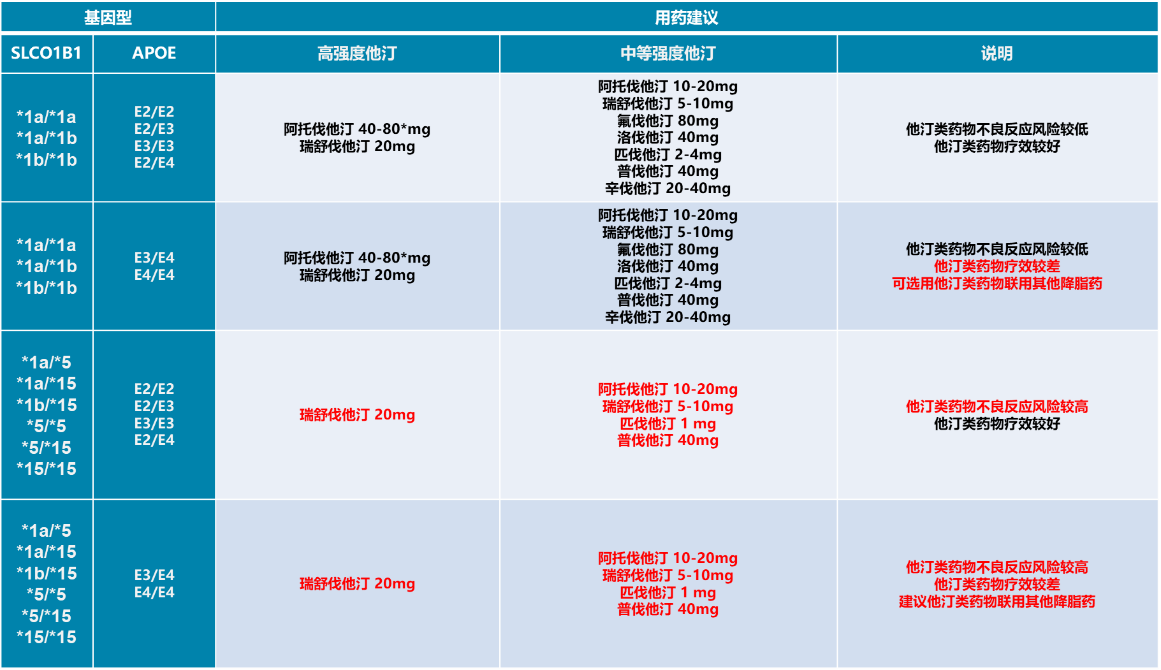
降脂治疗起始宜应用中等强度他汀类,他汀类药物通过抑制肝脏合成胆固醇,从而达到降脂功效。由于患者遗传背景的差异,其对他汀药物的代谢能力以及肝脏表面LDL受体的表达能力也有所不同,从而导致不同患者他汀用药的安全性与有效性存在差异。SLCO1B1基因编码OATP1B1转运蛋白,SLCO1B1基因突变引起肝脏摄取药物能力降低,他汀血药浓度升高,从而增加肌痛肌病等副作用风险;ApoE不同基因型决定了LDL受体的差异表达,ApoE E4基因突变引起LDL受体表达受抑制,降低他汀降脂疗效。因此,他汀基因检测有助于糖尿病患者合并ASCVD患者评估他汀用药安全性及有效性,选择更为安全和有效的降脂用药方案。
抗血小板治疗:
1、糖尿病合并ASCVD患者需应用阿司匹林(75~150 mg/d)作为二级预防,同时需要充分评估出血风险。
2、糖尿病合并ASCVD高危患者通常需应用阿司匹林(75~150 mg/d)作为一级预防。
3、阿司匹林过敏或不耐受的ASCVD患者可单独使用氯吡格雷作为二级预防。
4、急性冠脉综合征患者需应用阿司匹林联用氯吡格雷或替格瑞洛,即双联抗血小板治疗至少1年。
5、慢性冠脉综合征患者,如果合并高血栓风险(如合并糖尿病、外周血管病变、心肌梗死史)且低出血风险,可考虑延长双联抗血小板治疗疗程。
6、血运重建治疗包括经皮冠状动脉介入或冠状动脉旁路移植术后的患者,推荐双联抗血小板治疗一定疗程。
氯吡格雷为抗血小板治疗的一线药物,是一种前体药物。氯吡格雷需要经肝脏中CYP2C19酶代谢为有效活性产物,才能发挥抗血小板作用。氯吡格雷抗血小板作用随CYP2C19基因型的不同而有差异,CYP2C19*2、*3突变引起CYP2C19基因编码的酶无活性,产生氯吡格雷抵抗;CYP2C19*17突变引起CYP2C19基因编码的酶活性增强,代谢底物的能力增强。2010年美国FDA要求氯吡格雷药物标签上注明CYP2C19与疗效的关系,并建议使用前检测CYP2C19基因多态性。

小结
心血管疾病作为糖尿病患者的主要并发症受到广泛关注,越来越多证据证明单纯的血糖控制,对于心血管的保护作用十分有限。同时,单纯的高血糖也不足以解释糖尿病患者心血管不良事件的高风险。因此,针对糖尿病合并心血管疾病进行降压治疗、调脂治疗以及抗血小板治疗,临床获益更为显著。而关注个体遗传背景的差异,通过基因多态性检测能为患者获取更安全有效的治疗方案,降低糖尿病并发症的风险危害。
参考文献:
中国内分泌代谢病专科联盟.2型糖尿病合并心血管疾病诊断和治疗行业标准.中华内分泌代谢杂志,2022,38(10): 839-842.
参考文献:
中国内分泌代谢病专科联盟.2型糖尿病合并心血管疾病诊断和治疗行业标准.中华内分泌代谢杂志,2022,38(10): 839-842.





